病名から知りたい
加齢黄斑変性症
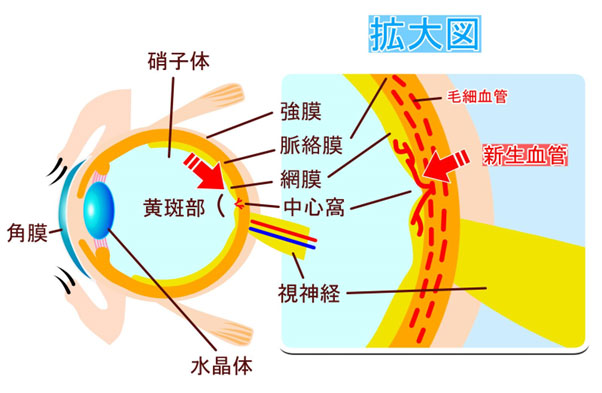
加齢黄斑変性症とは、老化に伴い、網膜の中心(黄斑:おうはん)に出血やむくみをきたすことで視力が低下する病気です。 ものが歪んでみえる、中心部が暗く見えづらい、はっきりみえないなどの症状があります。→ 詳しくはこちら
斜視
斜視とは、何か物をみている時に、片方の目がそれを見ているのにも関わらず、もう片方の目が違う方向をみている状態を言います。斜視はこどもの2%くらいにみられる病気で、大人になってから症状が出現する方もいます。→ 詳しくはこちら
翼状片
翼状片とは、結膜が角膜(黒目)の 中に伸びてくる病気です。内側から伸びてくることが多いです。最初はゴロゴロした異物感があり、進行して大きくなると視力が低下したりしてきます。→ 詳しくはこちら
白内障
病気について
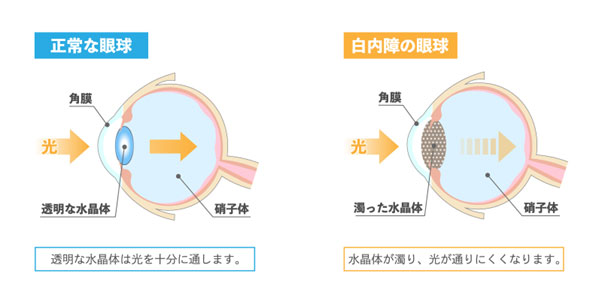
白内障は、目の中の、水晶体、というカメラのレンズの役割をしている部分が濁る病気です。
症状としては「見えにくい」、「光がまぶしい」、「だぶってみえる」などがあります。
症状としては「見えにくい」、「光がまぶしい」、「だぶってみえる」などがあります。
原因
水晶体は水とタンパク質でできており、タンパク質が酸化されることで白く濁り、白内障となります。
酸化する原因で最も多いのが加齢によるもので、年齢とともに白内障が出現し、小さな濁りであれば50歳を超えるとほぼ全員の方にみられます。加齢により、髪の毛が白くなるのと一緒で、水晶体も白くなっていきます。
それ以外にも、外傷によるもの、長期間ステロイドを使用している方、糖尿病やアトピー性皮膚炎といった全身性の病気でなりやすい方、生まれつき水晶体が濁っている方(先天性)などがあります。
酸化する原因で最も多いのが加齢によるもので、年齢とともに白内障が出現し、小さな濁りであれば50歳を超えるとほぼ全員の方にみられます。加齢により、髪の毛が白くなるのと一緒で、水晶体も白くなっていきます。
それ以外にも、外傷によるもの、長期間ステロイドを使用している方、糖尿病やアトピー性皮膚炎といった全身性の病気でなりやすい方、生まれつき水晶体が濁っている方(先天性)などがあります。
治療
手術によって治療することができます。しかし白内障があるからといってすぐに手術をするわけではありません。一人ひとり進行具合や自覚症状が異なりますので、患者さまの状態に合わせて手術時期を相談していきます。
白内障の進行を遅らせる点眼薬がありますが、水晶体を透明にするわけではありませんので症状は改善しません。そのため少しでも白内障を手術する時期を遅らせたい、手術は怖くてやりたくないなどの理由がある方には点眼をおすすめしております。
白内障の進行を遅らせる点眼薬がありますが、水晶体を透明にするわけではありませんので症状は改善しません。そのため少しでも白内障を手術する時期を遅らせたい、手術は怖くてやりたくないなどの理由がある方には点眼をおすすめしております。
緑内障
病気について
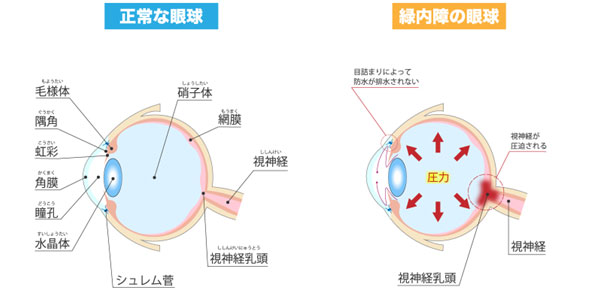
緑内障は、何らかの原因で視神経が障害を受けて、視野が狭くなる病気です。
症状として自覚することが困難で、「視野が狭い」と気付いたときには緑内障の末期で、手遅れになることが多く、日本での失明原因の第1位となっております。また40歳以上の20人に1人が緑内障を発症していると言われているため、眼科医が最も恐れており、最も予防が必要な病気と考えています。
症状として自覚することが困難で、「視野が狭い」と気付いたときには緑内障の末期で、手遅れになることが多く、日本での失明原因の第1位となっております。また40歳以上の20人に1人が緑内障を発症していると言われているため、眼科医が最も恐れており、最も予防が必要な病気と考えています。
原因
視神経が障害を受ける主たる原因として、眼圧の上昇があります。
そのため眼圧を下げることで、緑内障の進行を遅らせることが可能です。
そのため眼圧を下げることで、緑内障の進行を遅らせることが可能です。
治療
緑内障の基本的な治療は点眼です。しかし、すぐに点眼薬を始めるわけではありません。眼圧や網膜の厚み、視野検査を定期的に行い、病気が進行していると判断した時に点眼薬を開始します。すぐに点眼を始めない理由に、点眼薬の副作用があったり、また緑内障と診断されたらほぼ一生その点眼薬をさし続けることになったりするので、本当に治療が必要かどうか一人ひとりの状態に合わせて治療を開始していきます。
点眼薬はいくつか種類があり、進行している方は複数の点眼を併せながら治療を行っていきます。しかしそれでも眼圧が目標値に到達しなければ、手術が必要となります。
点眼薬はいくつか種類があり、進行している方は複数の点眼を併せながら治療を行っていきます。しかしそれでも眼圧が目標値に到達しなければ、手術が必要となります。
ドライアイ
病気について
ドライアイは、涙の不足などによって目の不快感が出たり、目の表面に傷ができたりする病気です。いわばドライアイは涙の病気といえます。高齢化やエアコンの使用、パソコンやスマートフォンの使用、コンタクトレンズ装用者の増加に伴い、ドライアイ患者さんも増えており、その数は2,200万人ともいわれています。
原因
ドライアイの原因は多岐にわたります。
- 加齢に伴い、涙の分泌機能が低下してしまう
- コンタクトレンズ使用により、目が乾きやすくなる
- エアコンを使用する部屋に長時間いると、風により目が乾いてしまう
- スマートフォンやパソコンの画面を長時間みていると、瞬きの回数が減ってしまい、目が乾いてしまう

治療
点眼によって、涙の量を安定化することができます。ドライアイの患者さんごとの涙のタイプに応じて、点眼の種類を変更して治療を行っていきます。
点眼液で効果が得られない場合は、 涙の排出口である涙点にプラグを挿入して、涙の流出を抑えて、涙を目の表面に十分にためる方法を取ります。涙点にシリコンや合成樹脂製の涙点プラグを挿入します。
そして何よりもドライアイにならないための対策が重要です。
特に、パソコン、エアコン、コンタクトレンズの使用状況を改善することは、ドライアイの症状を和らげるのに効果的です。
点眼液で効果が得られない場合は、 涙の排出口である涙点にプラグを挿入して、涙の流出を抑えて、涙を目の表面に十分にためる方法を取ります。涙点にシリコンや合成樹脂製の涙点プラグを挿入します。
そして何よりもドライアイにならないための対策が重要です。
特に、パソコン、エアコン、コンタクトレンズの使用状況を改善することは、ドライアイの症状を和らげるのに効果的です。
眼精疲労
病気について
眼精疲労は、目を使い続けることにより、眼の痛みや見づらさ、まぶしさ、充血などの目の症状が出現するだけでなく、頭痛や肩こり、だるさなどの全身症状が出現したりすることのある病気です。イライラや集中力の低下などの精神症状も、実は眼精疲労が原因である場合があります。
原因
たえず目を酷使していることが原因です。そのため目を休ませる対策が重要となります。
また「VDT症候群」といって、パソコンなどのディスプレイ(VDT:ビジュアル・ディスプレイ・ターミナル)を使った長時間の作業も眼精疲労の原因となっており、近年増加しております。
また「VDT症候群」といって、パソコンなどのディスプレイ(VDT:ビジュアル・ディスプレイ・ターミナル)を使った長時間の作業も眼精疲労の原因となっており、近年増加しております。
治療
点眼薬として、目のピント調節の筋肉を改善させるビタミンB12の薬や、目の調節機能を改善させる薬があります。
しかし、目を酷使する状況を変えない限り、点眼薬のみでは改善しないことが多いです。
しかし、目を酷使する状況を変えない限り、点眼薬のみでは改善しないことが多いです。
対策例として
早期発見が大切ですので、眼精疲労を感じましたら早めに眼科医へご相談ください。
- パソコンやスマートフォンを長時間使用するひとはこまめに休憩をとる(1時間ごとに10-15分ほど)
- 眼鏡はコンタクトレンズを使用している人は、度数を再調整してみる(度が強いと、眼精疲労になりやすい)
- 「遠く」を見て、 眼のまわりの筋肉をほぐすようにする。体操などのストレッチをすることでも疲れ眼の緊張をほぐす
- 蒸しタオルや市販のホットアイマスクで目を温めることで、目のまわりの血行が良くなり、筋肉の緊張がほぐれ、リラックス効果が期待できる
早期発見が大切ですので、眼精疲労を感じましたら早めに眼科医へご相談ください。
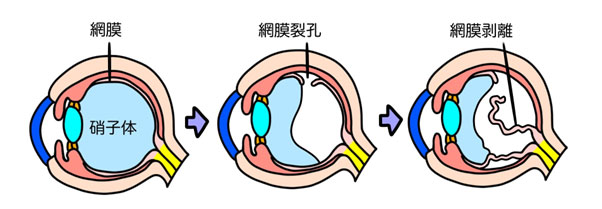
網膜裂孔・網膜剥離
病気について
網膜裂孔とは、網膜に穴があく病気であり、穴があいて網膜が剥がれることを網膜剥離をいいます。主に下のような症状が出現します。
放っておくと失明することにつながるので、上記の症状があればすぐに眼科で診察を受けてください。
- 飛蚊症-黒い点やゴミのような物がみえる
- 光視症-目の中でピカピカと光るものがみえる
- 視野欠損-視野の一部が欠ける
放っておくと失明することにつながるので、上記の症状があればすぐに眼科で診察を受けてください。
原因
目の奥にある、硝子体(しょうしたい)というゼリー状のものが縮むことによって、網膜をひっぱり、穴が開くことがあります。その穴から水分が入り込み、網膜が剥がれます。
硝子体が縮むのは老化現象で起き、特に近視が強い方は網膜が薄いので穴が開きやすくなります。
硝子体が縮むのは老化現象で起き、特に近視が強い方は網膜が薄いので穴が開きやすくなります。
治療
- 網膜裂孔のみであれば、レーザー治療で治療をします。
レーザー光で穴のあいた周りの網膜を溶接することで、網膜剥離への悪化を予防します。(網膜剥離が起こった後には行えません) - 網膜剥離をきたしていれば、硝子体手術で治療をします。
網膜を引っ張っている硝子体を切除して、目の中に空気やガスをいれて剥がれている網膜を治療します。
網膜が剥がれたままの状態で長い時間が経過すると、手術が難しくなったり、網膜剥離を治しても視力や視野が改善しなかったりするので、早期発見・早期治療が大切です。
加齢黄斑変性症
病気について
加齢黄斑変性症とは、老化に伴い、網膜の中心(黄斑:おうはん)に出血やむくみをきたすことで視力が低下する病気です。 ものが歪んでみえる、中心部が暗く見えづらい、はっきりみえないなどの症状があります。
放置すると視力がどんどん悪化し、適切な治療を続けないと失明に近い状態になります。
放置すると視力がどんどん悪化し、適切な治療を続けないと失明に近い状態になります。
原因
加齢黄斑変性には<萎縮型(いしゅくがた)>、<滲出型(しんしゅつがた)>の2種類があり、それぞれ原因が違います。
萎縮型
萎縮型は、加齢とともに網膜の黄斑が萎縮する現象です。症状の進行は穏やかで、急激に視力が低下することはありません。しかし滲出型へ移行する場合があります。
滲出型
治療
萎縮型の場合は特別な治療法はありません。症状が緩やかではありますが、しかしゆっくりですが視力が落ちてきてしまいます。目に良いとされるサプリメントを摂取することで、予防につながることがあります。
滲出型の場合は治療が必要となり、治療をせず放置をすると失明してしまう恐れがあります。治療は、新生血管を治すことが目標となります。
滲出型の場合は治療が必要となり、治療をせず放置をすると失明してしまう恐れがあります。治療は、新生血管を治すことが目標となります。
①硝子体注射
抗VEGF薬という新生血管を沈静化させる薬を目の中の硝子体内に注射する方法が一般的です。1回の注射だけでは新生血管が無くならないので、繰り返しの注射が必要となります。
②光線力学的療法(PDT療法)
光に反応する薬剤を体内に注射し、それが新生血管に到達したときに弱いレーザーを照射して新生血管を破壊する方法です。硝子体注射と併用をして治療を行うこともあります。
③レーザー治療(網膜光凝固)
新生血管をレーザーで焼くといった手術治療もあります。新生血管の場所によって、この治療を選択する場合があります。
④予防
加齢黄斑変性症にならない、あるいは悪化させない対策として以下のものがあります。
- 禁煙-たばこを吸う人の方が発症率が高いです。
- サプリメント摂取-ビタミンCやビタミンEなどのビタミン類、亜鉛、ルテインやゼアキサンチンなどをサプリメントで服用すると、加齢黄斑変性の発症や進行のリスクが低くなると言われています。
- 紫外線を防ぐ-紫外線は網膜にダメージを与えるので、UVカットを心がけましょう。
- 緑黄色野菜の摂取-野菜にはビタミン、ルテインなどが多く含まれます。バランスの取れた食事を心がけましょう。
アレルギー性結膜炎
病気について
アレルギー性結膜炎とは、目の表面に花粉などの抗原(アレルギー反応を引き起こす物質)が付着して、結膜(しろめ)に炎症を起こす病気です。結膜とは、まぶたの裏側と白目の部分を覆っている粘膜のことです。
症状として、結膜の充血、かゆみ、めやに、異物感、白めがブヨブヨするなどがあります。
花粉など特定の季節にのみ症状があらわれる、季節性アレルギー性結膜炎、一年中症状がみられる、通年性アレルギー性結膜炎があり、子どもに多くみられる春季カタル、ソフトコンタクトレンズを使っている人にみられる巨大乳頭結膜炎なども重症なアレルギー性結膜炎です。
症状として、結膜の充血、かゆみ、めやに、異物感、白めがブヨブヨするなどがあります。
花粉など特定の季節にのみ症状があらわれる、季節性アレルギー性結膜炎、一年中症状がみられる、通年性アレルギー性結膜炎があり、子どもに多くみられる春季カタル、ソフトコンタクトレンズを使っている人にみられる巨大乳頭結膜炎なども重症なアレルギー性結膜炎です。
原因
体の正常な反応として、体内に入ってきた異物を排除しようとする「免疫」というものがあります。通常は花粉などは異物と感じない仕組みになっているのですが、アレルギー体質だと異物と認識して、免疫反応が働きます。この過剰な反応のことを、アレルギー反応といい、それによって結膜に炎症が引き起こされ、充血やかゆみの原因となります。
治療
点眼薬で治療をしていきます。
抗アレルギー点眼薬が、主に使われます。
重症の場合には、ステロイド点眼薬や免疫抑制点眼薬などを使用する場合があります。
また花粉などの抗原を防ぐことが大事です。花粉の多い時期は保護メガネなどを装用して防護に努めましょう。
またソフトコンタクトレンズでもアレルギー反応がでます。その場合はコンタクトレンズの装用を中止する必要があります。
抗アレルギー点眼薬が、主に使われます。
重症の場合には、ステロイド点眼薬や免疫抑制点眼薬などを使用する場合があります。
また花粉などの抗原を防ぐことが大事です。花粉の多い時期は保護メガネなどを装用して防護に努めましょう。
またソフトコンタクトレンズでもアレルギー反応がでます。その場合はコンタクトレンズの装用を中止する必要があります。
流行性角結膜炎
病気について
流行性角結膜炎(はやり目)とは、アデノウイルスが原因となる結膜炎で、1-2週間の潜伏期があって、目に発症します。結膜の充血や目やに、まぶたの腫れなどが起き、発熱や耳の前のリンパ節が腫れることがあります。
原因
アデノウイルスが人の手による接触によって感染することで、発症します。
感染したかどうかは眼科の検査で判断します。
感染力がとても強いため、人から人にうつさないことが大切です。
学校保健法により、発症した場合は登校禁止となります。
また仕事をしている人でも、接客など人との接触が多い方は出勤は控えるべきです。
感染したかどうかは眼科の検査で判断します。
感染力がとても強いため、人から人にうつさないことが大切です。
学校保健法により、発症した場合は登校禁止となります。
また仕事をしている人でも、接客など人との接触が多い方は出勤は控えるべきです。
治療
ウイルスに対する有効な治療はありません。そのため休養・栄養を十分とることが重要です。
他の菌の感染を防ぐ目的で抗菌薬を使用したり、炎症を和らげる目的でステロイドの点眼薬を使用したりします。2週間ほどで改善することが多いですが、炎症が強いと角膜に混濁が残ってしまう場合があります。そのため、目が赤くなった場合は、まず眼科医の診察を受けるようにしましょう。
そして人にうつさないためには以下のことを守りましょう。
他の菌の感染を防ぐ目的で抗菌薬を使用したり、炎症を和らげる目的でステロイドの点眼薬を使用したりします。2週間ほどで改善することが多いですが、炎症が強いと角膜に混濁が残ってしまう場合があります。そのため、目が赤くなった場合は、まず眼科医の診察を受けるようにしましょう。
そして人にうつさないためには以下のことを守りましょう。
- こまめの手洗い
- 家でのタオルなどの共用を避ける
- 人ごみを避ける
硝子体出血
病気について
硝子体出血とは、目の奥の硝子体の中に他の部位からの出血がたまった状態のことで、出血がたまると光が網膜に到達しなくなるので視力が大きく低下します。
原因
硝子体には血管がないため、何らかの原因により他の部位から出血して硝子体に血液がたまります。
主な原因として、
主な原因として、
- 糖尿病網膜症
- 網膜剥離(裂孔原性)
- 網膜静脈閉塞症
- 加齢黄斑変性症
- 網膜細動脈瘤
- 外傷
治療
出血が多い場合は硝子体手術で目の中の出血を取り除きます。
出血が少なく、視力が良好な場合はしばらく経過をみます。自然に吸収されれば特に治療はしませんが、出血した原因となった病気は治療をしていかなければなりません。
出血が少なく、視力が良好な場合はしばらく経過をみます。自然に吸収されれば特に治療はしませんが、出血した原因となった病気は治療をしていかなければなりません。
黄斑前膜
病気について
黄斑前膜とは、網膜の中心である黄斑とよばれる箇所に線維状のうすい膜ができる病気で、歪んでみえたり、視力が低下したり、物の大きさが左右で違ってみえたりします。
原因
眼の中の硝子体とよばれるゼリー状のものが加齢による変化で、網膜から外れるようになります。(後部硝子体剥離といいます。)
この後部硝子体剥離が起こる過程で、黄斑部に硝子体の一部が残ってしまうことがあります。 網膜上に残った硝子体が膜を形成することで発症します。
この後部硝子体剥離が起こる過程で、黄斑部に硝子体の一部が残ってしまうことがあります。 網膜上に残った硝子体が膜を形成することで発症します。
治療
症状が強い場合は、硝子体手術で治療をします。
危険な病気ではないため、すぐに手術が必要というわけではありませんが、進行していく病気ですので定期的な診察が必要になります。
自然に治ることはないため、ひとりひとりの症状に応じて、治療方針を決める必要があります。
危険な病気ではないため、すぐに手術が必要というわけではありませんが、進行していく病気ですので定期的な診察が必要になります。
自然に治ることはないため、ひとりひとりの症状に応じて、治療方針を決める必要があります。
黄斑円孔
病気について
黄斑円孔とは、網膜の中心である黄斑とよばれる箇所に穴(円孔)ができる病気で、中心の部分が見づらくなったり、歪んでみえたりします。
原因
眼の中の硝子体とよばれるゼリー状のものが加齢による変化で網膜を引っ張ります。ほとんどの人は網膜に穴があくことなく、硝子体が網膜から剥がれるのですが、中には網膜に穴があく場合があり、その時に黄斑に穴があくことで発症します。
治療
硝子体手術で治療をします。黄斑円孔の原因である硝子体を除去し、 特殊な医療用ガスを入れて黄斑円孔を閉鎖させます。 術後は数日間うつぶせの姿勢が必要です。
手術せず放置すると、さらに視力低下がすすみます。
手術せず放置すると、さらに視力低下がすすみます。
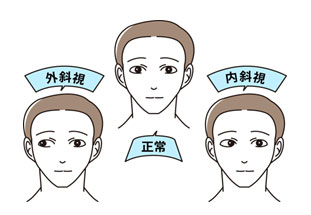
斜視
病気について
斜視とは、何か物をみている時に、片方の目がそれを見ているのにも関わらず、もう片方の目が違う方向をみている状態を言います。斜視はこどもの2%くらいにみられる病気で、大人になってから症状が出現する方もいます。
斜視は目の位置によって、内斜視、外斜視、上斜視、下斜視にわけられます。
斜視は目の位置によって、内斜視、外斜視、上斜視、下斜視にわけられます。
原因
- 目のまわりの筋肉や神経などの異常
目を動かす筋肉や神経に異常があると、正しく目を動かすことができず、目の位置がずれ斜視になります。 - 遠視によるもの
目はものを見るときにそのものにピントあわせを行います。近くを見るときには、目を内側に寄せて近くを見ようとします。しかし遠視があると、強くピントあわせを行わないとはっきりと見えないため、目は内側によって、斜視になる場合があります(内斜視)。
乱視が強くても斜視になることがあります。 - 両眼視ができないことによるもの
遺伝や脳のわずかな異常が原因で、両眼視がうまくできていないとそれぞれの目が別々に物を見るようになり、斜視になります。
両眼視とは?
両眼視とは、 2つの目で見たものを脳で1つにまとめる働きのことです。両眼視ができないと、物が二重に見えたりするばかりでなく、立体感を感じることもできません。両眼視は生後1年くらいでできるようになり、6歳くらいには完成します。
両眼視とは、 2つの目で見たものを脳で1つにまとめる働きのことです。両眼視ができないと、物が二重に見えたりするばかりでなく、立体感を感じることもできません。両眼視は生後1年くらいでできるようになり、6歳くらいには完成します。
- 視力不良によるもの
病気や外傷などによって片方の目の視力が悪くなると、両眼視ができず、視力の悪い目が斜視になる場合があります。大抵の場合、その目は外側を向きます(外斜視)。
治療
斜視は手術や眼鏡装用で治療が可能です。
小さなお子さまは、まず遠視や乱視などの屈折異常がないか確認し、眼鏡を装用してもらうことで斜視を治します。しかし、斜視の原因によっては目の奥に急いで治療をしなくてはいけない病気が潜んでいますので、斜視の原因を調べることが大切です。
※当院では斜視の手術は行っておりません。手術が必要な方は総合病院にご紹介させていただきます。
小さなお子さまは、まず遠視や乱視などの屈折異常がないか確認し、眼鏡を装用してもらうことで斜視を治します。しかし、斜視の原因によっては目の奥に急いで治療をしなくてはいけない病気が潜んでいますので、斜視の原因を調べることが大切です。
※当院では斜視の手術は行っておりません。手術が必要な方は総合病院にご紹介させていただきます。
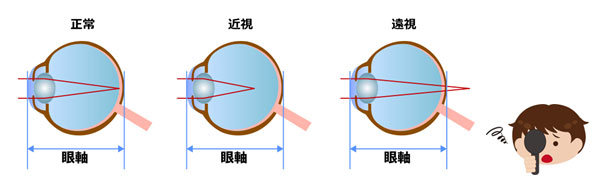
弱視
病気について
弱視とは、眼鏡やコンタクトレンズなどをしても、視力が十分に出ない状態のことをいいます。視力は生まれてすぐに得られるものではありません。生まれてから色々なものをみて刺激をうけて、1歳でだいたい0.1くらいの視力を獲得します。そして成長の段階でいろいろなものを見て繰り返し網膜に刺激を与えることでやっと1.0以上までの視力を得ることができます。
しかし何らかの影響があって網膜まで光を達することができず、視力の発達が妨げられると弱視となります。視力の発達は8~10歳までがピークと言われ、それまでに視力を発達させる必要があります。
しかし何らかの影響があって網膜まで光を達することができず、視力の発達が妨げられると弱視となります。視力の発達は8~10歳までがピークと言われ、それまでに視力を発達させる必要があります。
原因・治療
弱視の原因は大きく分けて4つあります。
- 屈折異常弱視
屈折異常(遠視や乱視、近視)が原因により、網膜にピントを合わせることができず、常にぼやけた状態でしか見えないので視力が発達しません。治療は適切な度数の眼鏡を装用することです。正確な眼鏡を処方するためには、検査前に点眼をして検査を行います。 - 不同視弱視
右眼と左眼の屈折の差が大きいと、知らないうちに見やすいほうの片目だけを使い、見にくいほうの目を使わずにいると、気付いたら片目が弱視となっていることがあります。片目が見えているため、病気の発見が遅れることがあります。
治療は屈折異常弱視と同様に、屈折矯正をすることで、度のあった適切な眼鏡をかけることです。しかしそれだけでは視力の上がりが悪ければ、良い方の目を隠して、見にくい方の目でみる訓練(健眼遮蔽)をすることもあります。 - 斜視弱視
斜視が原因となって、違う方向をみている目の視力が発達せず、弱視となります。屈折矯正で治るもの、手術が必要となるものがあります。 - 形態覚遮断弱視
生まれつき白内障があったり、眼瞼下垂があったりすると、光が網膜まで届かないため弱視となります。また不適切な眼鏡・眼帯などの使用も視力の発達に影響を与えます。
治療はまずはその原因を取り除き、網膜まで光を届かせることを目標とします。
他の弱視に比べて予後が悪いことが多く、早期発見がとても重要です。
麦粒腫・霰粒腫
病気について
麦粒腫
最初はまぶたに小さな赤みが出現して膨らみ、軽度の痛みや痒みを伴います。炎症が強くなると、さらに症状が強くなり痛みが強くなります。化膿が進むと、腫れた部分が自然に破れて膿が出ることがあります。膿が出てしまえば、その後は回復に向かうことが多いです。
霰粒腫
症状はまぶたの腫れや異物感です。通常は痛みや赤みが少なく、まぶたの皮膚の下にできもの(腫瘤)を触れます。炎症を伴った場合は麦粒腫と似た症状が出ることがあり、これを急性霰粒腫と呼びます。

治療
麦粒腫の治療
抗生剤の点眼や内服を行います。化膿が進んだ場合は切開して膿を出します。
霰粒腫の治療
腫瘤が小さければ自然に吸収されることもありますが、大きい場合はステロイドの塗り薬を使用し、それでも小さくならなければ手術で摘出します。急性で炎症の強い場合はまず抗生剤などで炎症を抑えます。高齢の方では稀に腫瘍の可能性があるので、注意が必要です。
角膜潰瘍
病気について
角膜潰瘍とは、感染や外傷がきっかけとなって、黒目の角膜が障害されている状態であり、角膜が白く混濁したり、薄くなったりします。
症状としては目の充血、強い痛み、流涙、視力低下などをきたします。
角膜は厚さ0.5ミリほどの透明な組織で、表面から上皮、実質、内皮とよばれます。
角膜潰瘍は、上皮のみならずそれより深い実質にまで濁りや薄くなるといった症状が及び、さらに進行すると角膜に孔が開いて失明に至る場合もあります。治療後に混濁が残ると視力障害が残ることがあります。
症状としては目の充血、強い痛み、流涙、視力低下などをきたします。
角膜は厚さ0.5ミリほどの透明な組織で、表面から上皮、実質、内皮とよばれます。
角膜潰瘍は、上皮のみならずそれより深い実質にまで濁りや薄くなるといった症状が及び、さらに進行すると角膜に孔が開いて失明に至る場合もあります。治療後に混濁が残ると視力障害が残ることがあります。
原因
大きくわけて、感染によるものか、非感染性のものかに分けられます。
感染性のものとして、細菌、真菌(カビ)、ウイルス(ヘルペスなど)、アメーバなどが角膜に感染することで発症します。
最近はコンタクトレンズの不適切な使用によって感染するケースが増えています。
コンタクトレンズを長時間装用することで角膜に栄養不足をきたし角膜に傷ができて感染したり、コンタクトレンズの保存ケース・保存液が病原菌に汚染されているとレンズを介して感染したりします。
非感染性のものとして、免疫反応の異常・アレルギーによるもの、眼に強い酸性やアルカリ性の物質が入るもの(化学外傷)、糖尿病などの角膜知覚鈍麻によるもの、まぶたの異物などの摩擦によるものなどがあります。また感染がなくても、コンタクトレンズの長時間の使用で角膜に障害を来すことがあります。
感染性のものとして、細菌、真菌(カビ)、ウイルス(ヘルペスなど)、アメーバなどが角膜に感染することで発症します。
最近はコンタクトレンズの不適切な使用によって感染するケースが増えています。
コンタクトレンズを長時間装用することで角膜に栄養不足をきたし角膜に傷ができて感染したり、コンタクトレンズの保存ケース・保存液が病原菌に汚染されているとレンズを介して感染したりします。
非感染性のものとして、免疫反応の異常・アレルギーによるもの、眼に強い酸性やアルカリ性の物質が入るもの(化学外傷)、糖尿病などの角膜知覚鈍麻によるもの、まぶたの異物などの摩擦によるものなどがあります。また感染がなくても、コンタクトレンズの長時間の使用で角膜に障害を来すことがあります。
治療
細菌やウイルスへの感染が原因となっている場合、原因の微生物を特定し、点眼薬や抗生剤の内服薬で治療をしていきます。
免疫反応による場合はステロイド薬を投与することがあります。
それ以外に、角膜上皮を保護する眼軟膏を使用したり、治療用のコンタクトレンズを装用したりする場合もあります。
これら治療で効果が出ない場合、また濁りによって視力が低下している場合は、角膜移植を行います。
※当院では角膜移植を行っておりません。適応となる場合は総合病院にご紹介させていただきます。
免疫反応による場合はステロイド薬を投与することがあります。
それ以外に、角膜上皮を保護する眼軟膏を使用したり、治療用のコンタクトレンズを装用したりする場合もあります。
これら治療で効果が出ない場合、また濁りによって視力が低下している場合は、角膜移植を行います。
※当院では角膜移植を行っておりません。適応となる場合は総合病院にご紹介させていただきます。
眼瞼内反
病気について
眼瞼内反症とは、下まぶたの皮膚が内側に巻き込まれていて、まつ毛が眼球に触れてしまう病気です。症状として流涙、異物感、目やになどの角膜への刺激症状が出現し、これが原因で角膜潰瘍になることもあります。
似たような病気として、睫毛内反(しょうもうないはん)、睫毛乱生(しょうもうらんせい)があります。
似たような病気として、睫毛内反(しょうもうないはん)、睫毛乱生(しょうもうらんせい)があります。
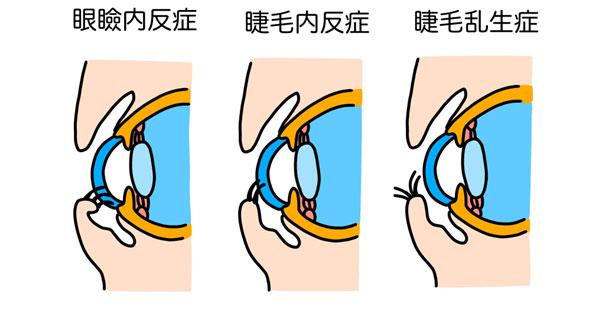
- 睫毛内反
まぶたの皮膚が多いことによって、まつ毛が眼球に接触している状態です。そのため下まぶたは内側に巻き込まれておらず、幼少時に見られることが多く、成長とともに改善することが多いです。 - 睫毛乱生
よく「逆さまつ毛」と呼ばれるものとして多いもので、まつ毛の生えている方向や配列が乱れていることで、まつ毛が眼球に当たっている状態です。そのため、まぶたの向きに問題はありません。
原因
主に加齢によって、下まぶたのまわりの組織や筋肉がゆるんだり、まぶたの皮膚がたるんだりすることが原因と言われております。生まれつきにまぶたが内側を向いている先天性眼瞼内反症もあります。
治療
手術によって治療を行います。
子どもの内反症(先天眼瞼内反症や睫毛内反症)は、成長につれて自然に治ることが多いため、目の症状が強くなければ手術を行わずに様子をみます。しかし角膜や結膜の障害が強い場合は手術を行った方がよいため、定期的な診察をおすすめしております。
大人の眼瞼内反症は、手術でまぶたの向きを矯正します。
※当院では内反症は大人の方のみ、日帰り手術を行っております。
子どもの内反症(先天眼瞼内反症や睫毛内反症)は、成長につれて自然に治ることが多いため、目の症状が強くなければ手術を行わずに様子をみます。しかし角膜や結膜の障害が強い場合は手術を行った方がよいため、定期的な診察をおすすめしております。
大人の眼瞼内反症は、手術でまぶたの向きを矯正します。
※当院では内反症は大人の方のみ、日帰り手術を行っております。
眼瞼下垂
病気について
眼瞼下垂症とは、さまざまな原因によって、まぶたが上がらなくなる病気で、まぶたが黒目にかかることで視野が狭くなります。
原因
眼瞼下垂症には先天性、後天性があり、また偽性(ぎせい)と呼ばれる、見かけ上、まぶたが下がったようにみえるものがあります。多くが加齢による後天性の眼瞼下垂です。
後天性眼瞼下垂について説明すると、上まぶたにはまぶたを挙げるための腱膜が付いておりますが、加齢によって腱膜がゆるんだり、瞼板から外れたりすると、うまく力を伝えることができずにまぶたを上げられなくなります。
原因として、加齢以外にも、ハードコンタクトレンズの長期使用、花粉症などで目をこすることなどが挙げられます。
後天性眼瞼下垂について説明すると、上まぶたにはまぶたを挙げるための腱膜が付いておりますが、加齢によって腱膜がゆるんだり、瞼板から外れたりすると、うまく力を伝えることができずにまぶたを上げられなくなります。
原因として、加齢以外にも、ハードコンタクトレンズの長期使用、花粉症などで目をこすることなどが挙げられます。
治療
手術で治療を行います。瞳孔に少しかかるくらいであれば経過観察をしますが、瞳孔にかかって視野が狭くなっている場合などは治療をしていきます。
翼状片
病気について
翼状片とは、結膜が角膜(黒目)の 中に伸びてくる病気です。内側から伸びてくることが多いです。最初はゴロゴロした異物感があり、進行して大きくなると視力が低下したりしてきます。
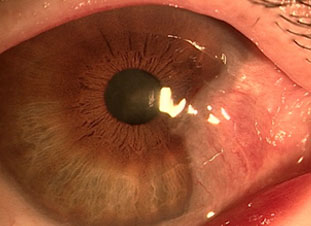
原因
正確な原因はわかっておりません。高齢の方や屋外での労働者の方に多いことから、日光(紫外線)や風・ほこりに当たることが影響しているのではと言われております。
治療
翼状片は手術で治療することができます。約15分程度の手術です。 翼状片を切除し、その後、結膜の上方から健常な結膜を移植する治療を行います。
糖尿病網膜症
病気について
糖尿病網膜症とは、糖尿病が原因で目の中の網膜という組織が障害を受け、視力が低下する病気です。 網膜とは、目の中に入ってきた光を刺激として受け取り、脳への視神経に伝達する組織で、カメラでいうとフィルムの働きをしています。 糖尿病網膜症は、糖尿病腎症、糖尿病神経症と並んで、糖尿病の三大合併症といわれます。
原因
糖尿病になると、血液中の糖分が高くなり、その状態が続くと体の小さな血管が障害を受けます。目の網膜にある血管はとても細いので特に障害を受けやすく、血管がつまったり、出血したりするようになります。
血管が詰まると、網膜に栄養を送ることができなくなります。すると栄養を送ろうと身体が勝手に新しい血管(新生血管)を作ろうとしますが、この血管はとてももろいため、破れて出血をきたしたり、漏れて網膜にむくみを生じたりします。やがて、網膜剥離や緑内障を発症して、見づらくなったり、かすんだりするといった視力低下の原因となります。
症状として気付くころには手術をしても手遅れとなることがあり、自覚症状のない時から診察を受けたり、治療を受けたりすることがとても大切です。
血管が詰まると、網膜に栄養を送ることができなくなります。すると栄養を送ろうと身体が勝手に新しい血管(新生血管)を作ろうとしますが、この血管はとてももろいため、破れて出血をきたしたり、漏れて網膜にむくみを生じたりします。やがて、網膜剥離や緑内障を発症して、見づらくなったり、かすんだりするといった視力低下の原因となります。
症状として気付くころには手術をしても手遅れとなることがあり、自覚症状のない時から診察を受けたり、治療を受けたりすることがとても大切です。
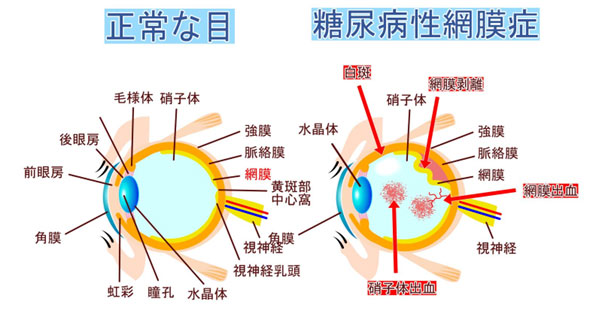
治療
糖尿病網膜症には3つの段階があります。
単純糖尿病網膜症
網膜に点状の出血がみられ、小さな血管のこぶ(毛細血管瘤)がみられます。しかしこの段階では自覚症状はありません。
この段階では、眼科的な治療は行わず、血糖コントロール(内科での治療に加えて、食事や運動療法)をしっかり行うよう指導します。
この段階では、眼科的な治療は行わず、血糖コントロール(内科での治療に加えて、食事や運動療法)をしっかり行うよう指導します。
増殖前糖尿病網膜症
網膜の血管障害が広く進行し、一部血管が詰まります。眼科ではレーザー治療を行う必要がでてきますが、この段階でも自覚症状はありません。
しかしこの時に適切な治療を受けないと、次の段階に進んでしまいます。そのため、糖尿病の方は目の症状が何もなくても眼科検診を行い、この段階で進行をくい止める必要があります。
しかしこの時に適切な治療を受けないと、次の段階に進んでしまいます。そのため、糖尿病の方は目の症状が何もなくても眼科検診を行い、この段階で進行をくい止める必要があります。
増殖糖尿病網膜症
糖尿病によって網膜への栄養がずっと滞ってしまうと、新生血管が生じ、そこから増殖膜といった悪い病変が網膜を引っ張って硝子体出血や網膜剥離を起こして視力低下や視野障害をきたします。また虹彩(茶目)に新生血管ができると血管新生緑内障を来して最終的に失明してしまう恐れがあります。
ここまで来てしまうと、硝子体手術や緑内障手術が必要となり、さらに元通りの視力に回復することは不可能になってしまいます。治療が難しくなるばかりでなく、手術をしても満足する視力を得られないため、この段階までにならないような通院・治療を目指しましょう。
ここまで来てしまうと、硝子体手術や緑内障手術が必要となり、さらに元通りの視力に回復することは不可能になってしまいます。治療が難しくなるばかりでなく、手術をしても満足する視力を得られないため、この段階までにならないような通院・治療を目指しましょう。
黄斑浮腫
病気について
黄斑浮腫とは、網膜にある「黄斑部(おうはんぶ)」に、浮腫といった、むくみをきたしている状態のことです。黄斑部には視細胞とよばれる、ものをみる上でとても重要な細胞が密集しております。網膜の中心的な役割を担っているのが黄斑部で、そこが障害を受けております。そのため障害を受けると、視力低下や歪み、色の濃淡がわかりにくくなるなどの症状が出現します。
原因
黄斑部にむくみをきたす原因は様々です。代表的なものとして以下のものがあります。
- 糖尿病黄斑症
- 網膜静脈閉塞症
- ぶどう膜炎
- 眼内手術後
- 高血圧に伴うもの
治療
治療としては以下の3つがあります。
それぞれの病気、患者さまの状態に応じて治療方針を決定していきます。
- 硝子体注射(抗VEGF薬)
- ステロイド剤の眼内注射
- レーザー光凝固
それぞれの病気、患者さまの状態に応じて治療方針を決定していきます。